Mon bébé reçoit-il assez de lait ? (Partie 2)
Notre approche pour augmenter la quantité de lait maternel bue par le bébé lorsqu’il n’en reçoit pas autant que nous le souhaiterions repose sur quatre principes :
1. Lorsque l’allaitement se passe bien, il est facile et agréable pour la mère et le bébé. Lorsqu’il ne se passe pas bien, il devrait être aussi facile et agréable que possible pour la mère et le bébé compte tenu des circonstances.
2. En premier lieu, nous essayons de corriger les difficultés sans sauter sur les compléments et les biberons.
3. L’allaitement est bien plus que du lait. C’est une relation physique et émotionnelle étroite entre deux personnes qui s’aiment.
4. Il est possible d’allaiter même si le bébé a besoin de recevoir des compléments.
Par conséquent, qu’est-ce que cela implique en termes d’approche lorsque l’allaitement ne se passe pas bien ?
Lire ici la première partie de cet article
1. Cela signifie que tant que le bébé prend raisonnablement bien le sein, nous n’encourageons pas la mère à exprimer ou à tirer son lait comme moyen d’augmenter la lactation. Les tirages et l’expression manuelle sont un travail, un travail qui prend du temps, et nous pensons que lorsqu’une mère se sent obligée de tirer ou d’exprimer son lait, elle risque d’arrêter d’allaiter beaucoup plus tôt que si elle ne le faisait pas. Ou bien elle est beaucoup plus susceptible d’opter finalement pour le tire-allaitement exclusif et l’alimentation au biberon.
Il existe de nombreuses preuves que ce qu’une mère peut exprimer, ou tirer, n’est pas représentatif de ce que le bébé reçoit du sein. Un bébé qui a une bonne prise du sein peut recevoir beaucoup plus que ce qu’une mère peut exprimer. Un bébé qui a une mauvaise prise du sein recevra moins de lait. Ainsi, si l’on dit à la mère de tirer pour augmenter sa production de lait et qu’elle obtient très peu de lait, elle risque d’être découragée, de penser que son bébé reçoit également très peu de lait lorsqu’il est au sein et d’abandonner complètement l’allaitement.
D’un autre côté, si la mère est capable d’exprimer tout le lait dont le bébé a besoin, elle aurait dû pouvoir nourrir le bébé exclusivement au sein et, par conséquent, l’approche ne doit pas se contenter de dire “C’est bien, merveilleux”, mais aussi de l’aider pour que le bébé puisse obtenir le lait directement du sein.
La compression du sein est comme un tirage, mais au lieu d’exprimer dans un récipient, la mère exprime son lait directement dans la bouche du bébé, éliminant ainsi l’intermédiaire.
2. Cela signifie que la mère et le bébé devraient d’abord recevoir de l’aide pour l’allaitement (améliorer la prise du sein, utiliser la compression du sein, changer de côté), et lorsque le bébé a vraiment besoin d’un complément, celui-ci devrait être donné au sein avec un Dispositif d’Aide à la Lactation. Parce que :
● L’allaitement est plus que du lait et même si la mère donne un complément au bébé avec du lait artificiel, le fait de le donner au sein signifie que l’allaitement se poursuit pour la mère et le bébé.
● Les bébés apprennent à téter en tétant.
● Les mères apprennent à allaiter en donnant le sein.
● Le bébé continue à recevoir du lait du sein même s’il reçoit des compléments.
● Avec la supplémentation au sein, la production de lait augmente.
● Le bébé est beaucoup moins susceptible de rejeter le sein, de refuser de prendre le sein en d’autres termes, que s’il est nourri au biberon. En fait, il ne rejettera pas le sein si le Dispositif d’Aide à la Lactation est utilisé correctement, si le bébé prend le sein aussi bien que possible et si le tube est correctement placé. D’autres méthodes, comme l’alimentation à l’aide d’un gobelet ou l’alimentation au doigt, bien qu’elles soient meilleures que le biberon, ne sont pour autant pas des méthodes où le bébé reçoit les compléments au sein. Photo 1 : Un bébé est nourri au sein avec un Dispositif d’Aide à la Lactation. Cette méthode permet d’apprendre au bébé à téter, à la mère à allaiter, de prévenir le refus du sein par le bébé, de permettre au bébé de continuer à recevoir du lait du sein même s’il est supplémenté. Cette méthode préserve également l’allaitement qui est bien plus que du lait.
Photo 1 : Un bébé est nourri au sein avec un Dispositif d’Aide à la Lactation. Cette méthode permet d’apprendre au bébé à téter, à la mère à allaiter, de prévenir le refus du sein par le bébé, de permettre au bébé de continuer à recevoir du lait du sein même s’il est supplémenté. Cette méthode préserve également l’allaitement qui est bien plus que du lait.
Le bébé ne reçoit pas assez de lait au sein ! Que faisons-nous maintenant ?
Tout d’abord, nous aidons la mère et le bébé à obtenir la meilleure prise du sein possible. Plus la prise du sein est bonne, plus le bébé recevra de lait du sein. Regardez ce bébé au sein (photo 2). La prise du sein est “asymétrique”. Pourquoi est-elle meilleure ? Photo 2 : Ce bébé a une prise du sein asymétrique, – le menton est dans le sein, mais le nez ne l’est pas. Il couvre une plus grande partie de l’aréole avec sa lèvre inférieure qu’avec sa lèvre supérieure, et donc une plus grande partie du sein se trouve sous la mâchoire inférieure du bébé.
Photo 2 : Ce bébé a une prise du sein asymétrique, – le menton est dans le sein, mais le nez ne l’est pas. Il couvre une plus grande partie de l’aréole avec sa lèvre inférieure qu’avec sa lèvre supérieure, et donc une plus grande partie du sein se trouve sous la mâchoire inférieure du bébé.
Tous ceux d’entre nous qui discutent de l’allaitement soulignent l’importance d’amener une plus grande partie du sein dans la bouche du bébé. Et une prise du sein asymétrique permet d’amener une plus grande partie du sein dans la bouche du bébé, du moins une plus grande partie du sein au niveau de la mâchoire inférieure du bébé. Le bébé est ainsi en mesure de mieux stimuler la libération du lait du sein grâce aux mouvements de succion de la mâchoire inférieure. Comparez avec la prise du sein de ce bébé (photo 3) :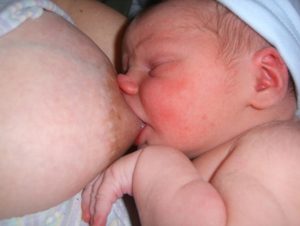 Photo 3 : Ce bébé a une mauvaise prise du sein – le contraire d’une prise asymétrique, le nez est dans le sein, le menton non. Il y a plus de sein sous la lèvre supérieure du bébé que sous la lèvre inférieure. Le maxillaire (mâchoire supérieure) ne bouge pas et ne stimule donc pas bien le sein pour libérer le lait du sein.
Photo 3 : Ce bébé a une mauvaise prise du sein – le contraire d’une prise asymétrique, le nez est dans le sein, le menton non. Il y a plus de sein sous la lèvre supérieure du bébé que sous la lèvre inférieure. Le maxillaire (mâchoire supérieure) ne bouge pas et ne stimule donc pas bien le sein pour libérer le lait du sein.
La prise du bébé sur la photo 3 est bien asymétrique, mais il s’agit d’une “prise asymétrique inversée”. Comparez la façon dont ce bébé prend le sein à la façon dont l’autre bébé prend le sein sur la photo précédente. En d’autres termes, le bébé recouvre davantage l’aréole avec sa lèvre supérieure qu’avec sa lèvre inférieure. La partie de la bouche qui est censée stimuler le sein pour qu’il libère du lait est une partie de la bouche qui ne bouge pas, et ne peut donc pas stimuler le sein pour qu’il libère son lait aussi facilement qu’il le devrait. Et où se trouve la langue du bébé, qui est également responsable d’une grande partie de la stimulation du réflexe d’éjection ? Juste sur le mamelon.
2. Une fois que la mère a mis le bébé en place avec une prise aussi bonne que possible, nous lui montrons comment savoir si le bébé reçoit du lait. Comment savoir si le bébé reçoit du lait ? Voir la vidéo 1.
Vidéo 1 : Ce bébé boit très bien au sein. La pause lorsqu’il ouvre sa bouche au maximum
est un signe que sa bouche se remplit de lait. Plus la pause est longue, plus le bébé a reçu de lait.
Tant que le bébé boit ainsi, il n’est pas nécessaire d’utiliser la compression du sein,
de retirer le bébé du sein ou de lui proposer l’autre sein.
Vidéo 2 : ce bébé boit à peine. On n’observe aucune pause du menton. Le bébé
ne reçoit presque pas de lait.
C’est pour cette raison que le fait de “nourrir le bébé avec un seul sein à chaque tétée” ou de faire du “block feeding” (ndlt : technique qui consiste à proposer un seul sein pour un temps donné puis, pendant la période suivante, à ne donner que l’autre sein) pour que le bébé reçoive plus de lait gras risque de provoquer une baisse tardive de lactation. Si un bébé ne boit pas au sein, il ne reçoit pas de lait riche en graisses : il ne reçoit pas de lait du tout ! Et le fait de proposer un seul sein pendant un temps donné entraînera inévitablement une diminution de la lactation et du flux de lait vers le bébé.
3. Donc, lorsque le bébé ne boit plus beaucoup au sein, nous recommandons à la mère de commencer les compressions du sein. Voir la vidéo 3.
Vidéo 3 : Compressions du sein. Lorsqu’un bébé tète mais ne boit pas beaucoup, la mère commence à comprimer son sein, ce qui permet au bébé de recevoir plus de lait. La mère comprime le sein et maintient la compression tant que le bébé boit. Elle relâche ensuite la compression. Elle attend de voir si le bébé se remet à boire. S’il tétouille mais ne boit pas, elle répète la compression, et ainsi de suite jusqu’à ce que le bébé ne boive plus qu’à peine.
4. Lorsque les compressions du sein ne semblent plus donner plus de lait au bébé, la mère devrait lui proposer l’autre sein et répéter les étapes 1 à 3. Si le bébé ne reçoit pas assez de lait, il devrait être heureux de prendre le deuxième côté. Le problème est que de nombreuses mères gardent le bébé au premier sein jusqu’à ce qu’il s’endorme profondément. S’il dort profondément, il peut ne pas se réveiller pour prendre le deuxième sein, même s’il prendrait ainsi plus de lait.
Les deux étapes suivantes dépendent de la situation clinique. Parfois, aucune n’est nécessaire, et en fait, pour le bébé de cette vidéo, aucune n’était nécessaire. Les étapes 1 à 4 ont été suivies, et le bébé a commencé à prendre du poids sans qu’aucun galactogène et aucun complément ne soient utilisés. Il a simplement reçu de plus en plus de lait au fur et à mesure que la lactation de la mère augmentait grâce à une meilleure prise du sein et aux compressions du sein.
Vidéo 4 : Bébé présentant une “efficacité limite”. Il n’y a peut-être pas assez de lait pour que le bébé prenne du poids, mais il boit suffisamment pour ne pas tomber malade ou avoir des problèmes. En fait, le bébé s’est très bien débrouillé sans galactogogues ni compléments.
Par contre, dans certains cas, les compléments, dont nous avons déjà parlé, seront encore nécessaires et, si c’est le cas, il faudra les donner au deuxième sein, une fois que le bébé ne reçoit plus beaucoup de lait de ce côté-là, mais encore une fois, avant que le bébé ne soit trop endormi. Si le bébé est très endormi, l’insertion du dispositif d’aide à l’allaitement peut le faire glisser du sein.
Vidéo 5 : Insertion d’un Dispositif d’Aide à la Lactation. Les bébés réagissent au débit de lait. Lorsque le débit ralentit, le bébé a tendance à s’endormir au sein. Lorsque le débit est augmenté, dans ce cas avec un DAL, le bébé se réveille et tète vigoureusement.
Et/ou la dompéridone devrait être prescrite à la mère.
5. Dans certains cas, il peut suffire de mettre la mère sous dompéridone, en parallèle des étapes 1 à 4. On commence par 30 mg (3 comprimés de 10 mg) 3 fois par jour et on passe parfois à 40 mg (4 comprimés) 3 fois par jour, puis à 40 mg (4 comprimés) 4 fois par jour, ou 6 comprimés + 5 comprimés + 5 comprimés (total 16 comprimés) pour plus de commodité. Un comprimé de 10 mg 3 fois par jour comme le prescrivent de nombreux médecins est en fait plutôt inutile. Quel est l’intérêt de prescrire une dose inefficace d’un médicament ?
Pour ceux que la dompéridone effraie, laissez-moi dire que c’est l’un des médicaments les plus sûrs qui existent. L’avertissement (en janvier 2015) de Santé Canada n’est pas fondé sur des preuves pertinentes et il n’y a pas de réelles preuves qu’il existe un risque d’effet secondaire cardiaque avec la dompéridone. (En fait, il ne s’agit pas d’un avertissement de Santé Canada, mais plutôt d’un avertissement approuvé par une entreprise qui fabrique la dompéridone). Il est étrange que le fax envoyé par Santé Canada en janvier 2015 ne mentionne aucune référence, bien qu’apparemment ce ne soit pas rare pour Santé Canada.
L’avertissement est une répétition mot pour mot de la déclaration de l’Agence européenne des médicaments, qui tire nombre de ses idées de l’industrie pharmaceutique et des fabricants de lait artificiels. Malgré plusieurs décès en Europe chez des mères prenant la pilule contraceptive (et au Canada aussi – 23 décès en 8 ans selon Santé Canada), tout le monde dit que la pilule contraceptive vaut le coup. Eh bien, étant donné qu’il existe d’autres méthodes de contraception que la pilule contraceptive, je conteste cette affirmation. Mais bien sûr, la pilule contraceptive est très populaire auprès des médecins et des autres professionnels de santé, et les compagnies pharmaceutiques font beaucoup d’argent avec la pilule contraceptive, ce qui n’est pas le cas avec la dompéridone.
Nous avons vérifié auprès de Santé Canada en 2012, lorsque tout ce brouhaha a commencé à propos de la dompéridone au Canada. Santé Canada n’a jamais reçu de rapport de décès chez une femme allaitante prenant de la dompéridone. Nous avons vérifié à nouveau après l’avertissement de janvier 2015. Aucun rapport de décès attribuable à la dompéridone dans le groupe d’âge des mères qui allaitent. En fait, ils n’ont eu aucun rapport d’effets secondaires importants pouvant être attribués de manière certaine à la dompéridone chez des patients de tout âge. De plus, j’ai personnellement traité des dizaines de milliers de mères avec la dompéridone à des doses beaucoup plus élevées que la dose maximale recommandée par Santé Canada et je l’ai recommandée à beaucoup d’autres qui ont ensuite reçu une ordonnance de leur propre médecin de famille. Très peu de mères ont eu des effets secondaires et celles qui en ont eu en ont eu de très mineurs qui ont disparu en quelques jours.
Combien de temps recommandons-nous la dompéridone ?
Nous encourageons maintenant les mères à continuer à prendre la dompéridone jusqu’à ce que le bébé soit bien diversifié. A ce moment-là, si la lactation diminue lorsque la mère diminue la dose de dompéridone, le bébé peut compenser les calories et les nutriments supplémentaires dont il a besoin en mangeant davantage jusqu’à ce que la mère puisse augmenter à nouveau la dose de dompéridone. Consultez les fiches d’information de notre site sur la dompéridone, y compris celle sur l’arrêt de la dompéridone. Voir également le chapitre suivant. Nous recommandons généralement de diminuer d’un comprimé par jour et par semaine, toujours le même jour de la semaine. Ainsi, si la mère prend 12 comprimés par jour actuellement, elle prendra 11 comprimés par jour pendant une semaine, puis une semaine plus tard 10 comprimés, et ainsi de suite.
Dans certains cas, il n’est pas nécessaire de continuer à prendre la dompéridone. Par exemple, nous utilisons souvent la dompéridone pour une mère dont le bébé ne prend pas le sein. Même si la mère exprime tout le lait dont le bébé a besoin, nous pensons que plus de lait signifie un débit plus rapide, et un débit plus rapide signifie que le bébé a plus de chances de prendre le sein. Une fois que le bébé a pris le sein, notre expérience montre qu’elle n’a plus besoin de dompéridone, car le bébé reçoit le lait et augmente le débit lorsqu’il prend le sein. Dans cette situation, la mère peut arrêter la dompéridone plus rapidement et avant que le bébé ne prenne des aliments solides.
Qu’en est-il des effets secondaires dont on entend parler lors de l’arrêt de la dompéridone ?
Bien que très peu de nos patients se soient plaints d’effets secondaires importants lors d’un arrêt progressif de la dompéridone, comme nous le recommandons, on trouve sur Internet des discussions sur la dépression, l’insomnie et l’anxiété associées à l’arrêt de la dompéridone, presque toujours lorsque le traitement est arrêté trop rapidement. Il est donc préférable d’arrêter lentement, à raison d’un comprimé par semaine (voir ci-dessus), que d’arrêter rapidement.
Vous cherchez de l’aide dans la région du sud de l’Ontario?
Copyright: Jack Newman MD, FRCPC, Andrea Polokova, 2017, 2018, 2021
Traduit en juin 2021 par Vanessa Lasne, animatrice LLL France
