Amamentação e hipoglicemia
Há duas medidas que deveriam ser rotina obrigatória no hospital após o nascimento de uma criança e apesar disso elas não são feitas na grande maioria dos casos causando interrupção da amamentação por muitas mães que anteriormente pretendiam amamentar.
Primeiramente, bebês deveriam fazer pele a pele com suas mães o mais precocemente possível após o nascimento, não apenas prematuros e sim todos os bebês. Mesmo os bebês que estão com dificuldade de se adaptar ao ambiente externo e principalmente eles melhoram sua adaptação se estão pele a pele com sua mãe. Esse contato entre mãe e bebê deveria ser considerado a conduta habitual e também uma medida terapêutica, uma vez que dá a chance ao bebê de melhorar sua adaptação ao meio externo. É provado que bebês que fizeram o pele a pele mantém a glicemia melhor do que aqueles que não o fizeram ou aqueles que foram direto para a incubadora. O pele a pele, com o bebê desnudo, claro, deveria ser a rotina no cuidado pós parto por pelo menos as primeiras horas após o nascimento. Não apenas os bebês mantêm sua glicemia melhor como também estabiliza mais facilmente os batimentos cardíacos, a frequência respiratória e a pressão arterial.

O contato pele a pele imediatamente após o
nascimento ajuda a manter a glicemia do
recém-nascido, além de fazer outras funções.
De Christensson K, Siles C, Morena L,
Belaustequi A, de la Fuente P, Lagercrantz H, et al.
Temperatura, adaptação metabólica e choro
em recém nascidos saudáveis de termo com pele a
pele ou no berço. Acta Paediatr 1992;81:488–93
Ademais, o contato pele a pele após o nascimento dá uma oportunidade aos bebês de iniciar a amamentação logo após o nascimento. O leite materno é outra maneira de ajudar a manter a glicemia do bebê, muito melhor que a fórmula.
Em segundo lugar, devemos ensinar às mães como perceber se seu filho está conseguindo mamar adequadamente. Se o bebê mama corretamente, a mãe deve receber um elogio, um apoio; se o bebê não mama corretamente, o primeiro passo é melhorar a amamentação e ajudar o bebê a receber mais leite do seio.
A hipoglicemia (baixo açúcar no sangue) é uma das razões mais comuns para a complementação com fórmula nos primeiros dias após o nascimento. Muitos bebês fazem hipoglicemias e a maioria dos bebês acaba também recebendo fórmula desnecessariamente.
1. Fazer glicemia de rotina em todo bebê ao nascimento é um exemplo de como a “preocupação de ser processado” causa danos aos bebês, cria ansiedade desnecessária nos pais e resulta em “tratamento” também desnecessário. Muitos hospitais nos Estados Unidos têm esse protocolo e cada vez mais também estão adotando a mesma conduta no Canadá. Curiosamente, a maioria dos pediatras e neonatologistas não parecem saber o que é normal e o que foge da normalidade. Eles apenas olham um número e dizem “introduzam a fórmula”.
2. Na verdade, não há consenso sobre o quanto é uma glicemia normal em recém nascidos. Cada estudo mostra um número diferente que é considerado “baixo demais”.
3. A glicemia nos bebês é aproximadamente a mesma que a glicemia da mãe na hora do nascimento e então nas próximas 1 a 2 horas o açúcar cai, em alguns bebês, para a faixa considerada por muitos como “muito baixa”. Mas essa queda do açúcar no sangue é NORMAL! (veja o gráfico). E então a glicemia volta a subir na próxima hora mesmo se o bebê não for alimentado. Isso já foi comprovado em humanos e também em outros mamíferos estudados. Tratar “baixo açúcar no sangue” nessas condições é tratar o NORMAL E FISIOLÓGICO e milhares de bebês na America do Norte estão recebendo fórmula complementar desnecessariamente para uma glicemia normal.
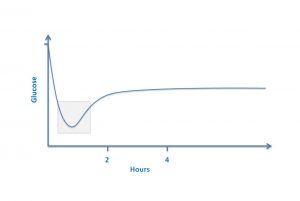
Níveis normais de glicose em recém nascidos
saudáveis nas primeiras horas após o nascimento.
Vários médicos não dão o crédito suficiente para os gráficos acima pois eles não contêm unidade de valor da glicemia, mas esse não é o ponto. O importante é que é normal a glicemia cair nas primeiras horas após o nascimento. Você quer gráfico com números? Aqui está um estudo de 1986 e após mais de 30 anos alguns pediatras ainda não sabem que a glicemia cai fisiologicamente. Aqui está outro estudo de 2000. E aqui está um artigo escrito por um especialista global sobre o assunto da hipoglicemia. O que Dr Jane Hawdon escreve nesse artigo?
“Quase todos os bebês têm uma queda abrupta na glicemia horas após o nascimento e em seguida uma alta paulatina que ocorre nas primeiras 12 horas… contudo, assim como outras adaptações pós natais, o bebê tem um plano B e o bebê saudável responde à queda da glicemia mobilizando e usando fontes alternativas para produzir glicose. Por isso, bebês saudáveis são menos propensos a manifestar sintomas de hipoglicemia ou ter um dano neurológico permanente durante essa queda fisiológica da glicemia pós nascimento.”
4. O contato pele a pele com a mãe mantém taxas de açúcar no sangue mais altas no bebê do que quando mãe e bebê são separados. O contato pele a pele também proporciona uma oportunidade de amamentar ao seio.
5. O colostro é o melhor leite (até desbancou o leite maduro para o segundo melhor) para prevenir e tratar hipoglicemia em recém nascidos. Isso ocorre porque o leite maduro não estimula a produção de insulina no bebê assim como acontece com a fórmula. Por isso, recomendamos que gestantes com bebês com maior risco de hipoglicemia comecem a fazer a expressão manual para retirada do leite e armazenamento deste a partir de 35 ou 36 semanas de gestação – assim, se o bebê precisar, ele pode receber o colostro de sua própria mãe ao invés da fórmula. Não há evidência que a expressão manual do seio nesse estágio gestacional aumente o risco de parto prematuro. Veja abaixo uma foto que mostra a quantidade de colostro que uma mãe tirou do seio antes do bebê nascer.

Colostro retirado por extração manual antes
do parto por uma mãe
6. Há evidência que bebês com maior isco para hipoglicemia amamentados ao seio imediatamente após o nascimento tem menos chances de fazer hipoglicemia sintomática e apresentam taxas de açúcar no sangue maiores que bebês alimentados com fórmula em sua primeira mamada.
7. Não há evidência que um bebê grande para idade gestacional (alguns hospitais referem a estes como GIG com peso de nascimento maior que 4 kg) tem maior risco para hipoglicemia se sua mãe não é diabética. Pelo contrário, esses bebês têm menor risco de hipoglicemia pois tem muito mais gordura corpórea que pode ser quebrada em partes menores geradoras de energia chamadas de corpos cetônicos.
8. Os corpos cetônicos protegem o cérebro do bebê contra os efeitos da hipoglicemia e estão presentes em maiores concentrações no sangue de bebês amamentados ao seio (seja por colostro ou com leite maduro) do que em bebês amamentados com fórmula. Bebês com aleitamento misto, com leite maduro e fórmula tem uma resposta menor, mas intermediária aos corpos cetônicos.
9. Não há necessidade de levar um bebê com maior risco de hipoglicemia, como filho de mãe diabética, seja tipo 1 ou tipo 2, diretamente para o cuidado intensivo. Eles devem ficar com suas mães, no pele a pele, serem amamentados à livre demanda e terem ajuda da enfermagem para ter certeza de que estão sendo bem amamentados ao seio. O colostro retirado antes do nascimento pode ser dado através de uma colher, seringa, ou com aparato de lactação direto ao seio. Veja esse artigo sobre mães com diabetes gestacional e esse artigo com mães com diabetes tipo 1, onde os autores observaram que mães e bebês devem ser mantidos juntos e os bebês não precisam necessariamente de cuidados especiais. No artigo sobre mães com diabetes gestacional, os autores escreveram: “crianças amamentadas ao seio tem um aumento importante da glicemia comparado àquelas que receberam fórmula na primeira mamada”.
10. E finalmente, há muita histeria por causa de hipoglicemia por aí e o “tratamento” dessas condições normais está fazendo com que muitos bebês sejam desnecessariamente amamentados com fórmulas e frequentemente através de mamadeiras. Teve uma mãe que me procurou que seu bebê foi admitido na UTI porque haviam feito um dextro sem motivo logo após o nascimento (durante aquele período que a glicemia sanguínea cai FISIOLOGICAMENTE para níveis de hipoglicemia). O bebê recebeu fórmula intravenosa. A mãe estava amamentando com um bico de silicone (por motivos que eu não entendi, provavelmente porque o bebê recusou mamar no seio após receber mamadeira, mas para mim não havia nenhum motivo para o uso do bico artificial) e estava usando a bombinha para retirada de leite de seus seios. O bebê ficou na UTI Neonatal por vários dias, causando um gasto enorme para o sistema de saúde. Tudo isso por conta de um dextro desnecessário feito como “rotina”. O bebê não tinha fatores de risco para hipoglicemia. Outro caso recente foi de um bebê que a mãe teve diabetes gestacional e a criança foi “arrancada do seio”, conforme ela mesma me contou, para que o dextro fosse feito. O bebê então foi transferido para a UTI Neonatal apesar de aparentar estar se alimentando bem ao seio.
Se você precisar de ajuda com a amamentação, marque uma consulta em nossa clínica.
If you need help with breastfeeding, make an appointment at our clinic.
Copyright for the English original: Jack Newman, MD, FRCPC, 2017, 2018, 2020
Copyright for the Portuguese translation: Jack Newman, MD, FRCPC, 2020
Translation to the Portuguese: Maria Luisa Silva Quintino (Brazil)
