Allaitement et hypoglycémie
Il existe deux pratiques qui devraient être introduites dans les routines hospitalières après la naissance et dont l’absence dans la grande majorité des hôpitaux amène de nombreuses mères à sevrer alors qu’elles avaient l’intention initiale de poursuivre l’allaitement.
Tout d’abord, les bébés devraient être en peau à peau avec leur mère dès que possible après la naissance ; pas seulement les bébés prématurés mais tous les bébés. Même les nombreux bébés qui montrent des signes de difficulté à s’adapter à l’environnement extérieur, et en particulier ces bébés, amélioreront souvent leur adaptation s’ils sont en peau à peau avec leur mère. Le contact peau à peau entre la mère et le bébé devrait être considéré à la fois comme normal et comme une mesure thérapeutique, et on devrait donner une chance au peau à peau de contribuer à améliorer l’adaptation du bébé à l’environnement extérieur. Il est prouvé qu’un bébé qui est en contact direct avec sa mère maintient mieux sa glycémie qu’un bébé qui ne l’est pas ou qui est dans une couveuse. Le contact peau à peau, sans que le bébé ne soit habillé évidemment, devrait faire partie des soins post-partum de routine, au moins pendant les premières heures suivant la naissance. Non seulement le bébé maintient mieux sa glycémie, mais il est aussi beaucoup plus stable en ce qui concerne son rythme cardiaque, sa fréquence respiratoire et sa tension artérielle.

Le contact peau à peau immédiatement après la naissance contribue à stabiliser la glycémie et d’autres fonctions chez le nouveau-né. Extrait de Christensson K, Siles C, Morena L, Belaustequi A, de la Fuente P, Lagercrantz H, et al. Temperature, metabolic
adaptation and crying in healthy full-term newborns cared for skin-to-skin or in a cot
Acta Paediatr 1992;81:488-93
De plus, le contact peau à peau après la naissance donne l’occasion aux bébés de commencer à téter et à recevoir du lait maternel au sein rapidement. Le lait maternel est un autre moyen de stabiliser la glycémie du bébé, bien meilleur que le lait artificiel.
Deuxièmement, il faudrait montrer aux mères comment savoir si leur bébé reçoit du lait – c’est-à-dire comment savoir si le bébé boit bien ou non. Si le bébé boit bien, la mère devrait être rassurée ; si le bébé ne boit pas bien, la première mesure à prendre est d’améliorer l’allaitement et d’aider le bébé à obtenir plus de lait du sein.
L’hypoglycémie (faible taux de sucre dans le sang) est l’une des raisons les plus courantes de donner du lait artificiel dans les premiers jours suivant la naissance. De nombreux bébés sont soumis à des tests d’hypoglycémie sans raison valable, et la plupart des bébés reçoivent du lait artificiel au biberon de manière également injustifiée.
1. La réalisation de tests de glycémie de routine sur tous les bébés à la naissance est un autre exemple de la façon dont “l’inquiétude d’être poursuivi en justice” nuit aux bébés, crée une anxiété inutile chez les parents et entraîne un “traitement” inutile. De nombreux hôpitaux aux États-Unis ont cette politique et de plus en plus d’hôpitaux l’adoptent au Canada. Il est intéressant de noter que la plupart des pédiatres et des néonatologistes ne semblent pas savoir ce qu’est la normale. Ils regardent un chiffre et disent “donnez du lait artificiel”.
2. En fait, personne ne s’accorde sur ce qu’est une glycémie normale chez les nouveau-nés. Chacun a un chiffre différent qu’il considère comme “trop bas”.
3. La glycémie des bébés est plus ou moins la même que celle de la mère à la naissance, puis au cours de l’heure ou des deux heures suivantes, la glycémie chute, pour certains bébés, dans une fourchette que beaucoup qualifie raient de “trop basse”. Mais cette baisse de la glycémie est NORMALE ! (voir le graphique). Et la glycémie remonte au cours de l’heure ou des deux heures suivantes, même si le bébé n’est pas nourri. Cela a été démontré non seulement chez l’homme mais aussi chez tous les mammifères qui ont été étudiés. Traiter l'”hypoglycémie” dans ces circonstances, c’est traiter la NORMALITÉ et des milliers de bébés en Amérique du Nord reçoivent inutilement des préparations pour nourrissons pour une glycémie normale.
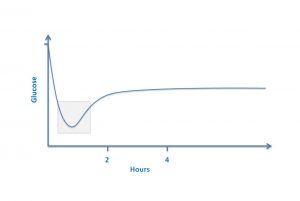
Glycémie normale chez les nouveau-nés en bonne santé dans les premières heures après la naissance
Plusieurs médecins se sont inquiétés du fait que le graphique ci-dessus ne contient pas d’unités. Là n’est pas la question. Le fait est qu’il est normal que la glycémie baisse dans l’heure ou les deux heures qui suivent la naissance. Vous voulez des graphiques avec des chiffres ? Voici une étude datant de 1986 et, après plus de 30 ans, de nombreux pédiatres ne savent toujours pas qu’il y a une baisse. Voici une autre étude datant de 2000. Et voici un article d’un expert mondial sur la question de l’hypoglycémie. Qu’écrit le Dr Jane Hawdon dans cet article ?
“Presque tous les bébés présentent une chute brutale de la glycémie dans les heures qui suivent la naissance, puis une lente remontée à partir d’un nadir (ndlt : point le plus bas) qui survient dans les 12 premières heures… Cependant, comme pour d’autres adaptations postnatales potentiellement problématiques, il existe un plan de secours et le bébé en bonne santé répond aux chutes de glycémie en mobilisant et en utilisant des carburants alternatifs au glucose. Ainsi, il est peu probable que les bébés en bonne santé manifestent des signes cliniques ou subissent des lésions cérébrales pendant cette chute physiologique postnatale de la glycémie.”
4. Le contact peau à peau avec la mère maintient une glycémie plus élevée chez le bébé que si le bébé est séparé de sa mère. Le contact peau à peau donne également au bébé l’occasion de se nourrir au sein.
5. Le colostrum de la mère est le meilleur lait et le lait humain issu d’un lactarium le deuxième meilleur pour prévenir et traiter l’hypoglycémie chez les nouveau-nés. En effet, le lait maternel ne stimule pas autant la production d’insuline chez le bébé que le lait artificiel. C’est pourquoi nous recommandons aux mères dont les bébés présentent un risque élevé d’hypoglycémie d’exprimer et de conserver leur lait à partir de la 35e ou 36e semaine de grossesse afin que le bébé puisse, si nécessaire, recevoir du colostrum plutôt que du lait artificiel. Il n’existe aucune preuve que l’expression manuelle du colostrum à ce stade augmente le risque de naissance prématurée. La photo ci-dessous montre la quantité de colostrum exprimée par une mère avant la naissance de son bébé.

PColostrum exprimé manuellement en anténatal par une seule mère
6. Il est prouvé que les bébés qui présentent un risque d’hypoglycémie et qui sont nourris au sein immédiatement après la naissance sont moins susceptibles de devenir cliniquement hypoglycémiques et ont en fait des taux de glycémie plus élevés que les bébés qui reçoivent du lait artificiel comme premier aliment.
7. Rien ne prouve qu’un bébé né gros (certaines politiques hospitalières parle d’un poids supérieur ou égal à 4 kg) soit exposé à un risque d’hypoglycémie si sa mère n’est pas diabétique. Au contraire, ces bébés sont moins exposés au risque d’hypoglycémie car ils ont beaucoup de graisses corporelles qui peuvent être décomposées en composés appelés corps cétoniques.
8. Les corps cétoniques protègent le cerveau du bébé contre les effets de l’hypoglycémie. Ils sont présents en concentrations beaucoup plus élevées dans le sang des bébés nourris au sein (ou au colostrum ou au lait maternel) que dans celui des bébés nourris au lait artificiel. Les bébés qui reçoivent à la fois du lait maternel et du lait artificiel ont une réponse plus faible mais intermédiaire.
9. Il n’est pas nécessaire qu’un bébé présentant un risque d’hypoglycémie (nourrissons de mères diabétiques, de type 1 et de type 2) bénéficie automatiquement de soins spéciaux. Il devrait rester avec sa mère, en peau à peau, être nourri à la demande et bénéficier de l’aide du personnel soignant pour s’assurer qu’il se nourrit bien au sein. Le colostrum pré-exprimé peut être donné au sein à l’aide d’une cuillère, d’une seringue ou d’un Dispositif d’Aide à la Lactation. Voir cet article sur les mères souffrant de diabète gestationnel et cet article sur les mères souffrant de diabète de type 1, où les auteurs estiment que mères et bébés devraient être gardés ensemble et que ces derniers ne devraient pas nécessairement être envoyés en USIN (Unité de Soins Intensifs Néonatals). Dans l’article sur les mères atteintes de diabète gestationnel, les auteurs écrivent : “Les nourrissons allaités au sein avaient une glycémie moyenne significativement plus élevée que ceux qui avaient été nourris au lait artificiel pour leur première tétée”.
10. Conclusion ? Il y a beaucoup d’hystéroglycémie dans le monde et son “traitement” oblige à donner inutilement du lait artificiel à de nombreux bébés, souvent au biberon. Dans le cas d’une mère qui m’a contactée, le bébé a été admis à l’USIN parce qu’une mesure – inutile – de la glycémie a été effectuée peu après la naissance (pendant la période où la glycémie chute parfois NORMALEMENT à des niveaux “hypoglycémiques”). Le bébé a reçu une intraveineuse et du lait artificiel. La mère donnait le sein avec un bout de sein (pour des raisons qui ne semblent pas claires, probablement parce que le bébé refusait le sein après avoir reçu des biberons, mais pour moi, AUCUNE raison d’utiliser un bout de sein n’est claire) et tirait son lait. Le bébé est resté à l’USIN pendant plusieurs jours, ce qui a coûté très cher au système de santé. Tout cela à cause d’une mesure de glycémie inutile, effectuée dans le cadre d’une “routine”. Ce bébé ne présentait aucun facteur de risque d’hypoglycémie. Dans un autre cas récent, un bébé dont la mère souffrait de diabète gestationnel a été “arraché de son sein”, comme elle l’a dit, afin que sa glycémie puisse être mesurée. Le bébé a ensuite été transféré à l’USIN, même si, apparemment, il avait tété correctement.
Avez-vous besoin d’aide pour votre allaitement et vous etes près de Toronto ? Faites un rendez-vous
Copyright: Jack Newman, MD, FRCPC, Andrea Polokova, 2017, 2018, 2020
Traduit par Vanessa Lasne, Animatrice de La Leche League France, Juillet 2021
